トップ » 耳硬化症・慢性中耳炎・真珠腫性中耳炎・耳小骨異常による伝音難聴・メニエール病
難聴は鼓膜・耳小骨の病変による伝音難聴と、内耳・聴神経・脳の中枢聴覚路の病変による感音難聴とに大別されます。耳小骨が固まる耳硬化症や慢性中耳炎に代表される伝音難聴に対しては、1950年頃に開始された鼓室形成術が一般的な治療法となり、多くの改良が重ねられて今日に及んでいます。
感音難聴の手術治療はこれまで不可能でした。これに対して現在、人工内耳と聴性脳幹インプラントという人工聴覚治療が可能となっています。
メニエール病によるめまい・難聴は内耳性のものですが、内リンパのうシャント手術あるいは内リンパのう減圧術という治療方法があります。
慢性中耳炎による鼓膜の穿孔を閉鎖するのが鼓膜形成術です。方法としては薄い鼓膜をさらに顕微鏡を用いて2枚に剥離し(皮膚層と固有層の間を剥離する)、採取した自分の筋膜小片をこの間に移植するsandwitch法が最も確実性の高い方法です。しかしこの方法では10日間前後の入院と全身麻酔が必要です。
最近、フィブリン糊という生体糊を用いて筋膜を鼓膜穿孔縁に接着させて閉鎖する方法が開発されました。この方法は侵襲が小さく、局所麻酔下で外来での手術が可能であり、高齢者や全身状態に問題がある場合にも適用されるという利点があります。適応条件を選べば成功率も高い方法です。
ただし、問題点として、この鼓膜形成術は大きな鼓膜の穿孔例には適していません。また、数年後に、移植された筋膜が薄くなりついには吸収されてしまうことが5〜10%で起りえます。さらにフィブリン糊という生体糊(他の人の血液製剤です)を使わざるを得ないという問題点があります。
そこで、当院では筋膜よりも吸収されにくい耳介軟骨を耳介後面から採取し、これを用いて手術を行ないます。また穴が大きい場合も最初からこの軟骨を使用します。これによって、移植膜の再吸収が防がれ、成功率はほぼ100%に近づきます。この場合の利点はフィブリン糊という生体糊を使用しないで手術できる点です。
耳管という、鼻と耳をつなぐ管がもともと細、そのために中耳の酸素が吸収され、陰圧になって鼓膜が凹むことから始まります。凹んだ鼓膜のポケットに貯まった耳垢に感染が起こると、特殊な酵素が分泌され骨を溶かし、次第に大きくなります。
難聴、めまい、顔面神経マヒ、もっと大きくなると脳膜に接し髄膜炎を起こすことがあります。しかし、そのような例は稀で、感染が起こっていない時はすぐには大きくならないこともあります。
CTスキャンで真珠腫の大きさ、頭蓋底の骨の消失具合、顔面神経、三半規管の壊れ具合を見れば、すぐに手術すべきか否かが判定できるので、さほどの心配は要りません。当院では、元々の外耳道の後壁を再建し、できるだけ一度の手術で全てを完了(一期的手術)するようにしています。
中耳炎がなくても次第に進行する伝音難聴の原因として、耳小骨のうちのアブミ骨が硬化し振動が内耳に伝わりにくくなる耳硬化症(耳小骨の硬化症、略して”じこうかしょう”と呼ばれている)という疾患があります。症状は耳鳴り、進行する原因不明の難聴です。一般的に女性に多く、しかも出産後に30代で発症する事が多いのが特徴です。
病気は耳小骨の最後の骨であるアブミ骨が固まって動きが悪くなるため、音の振動が内耳に伝わりにくくなるためです。わかりやすくいえば「耳小骨のリウマチ」です。放置しておくと、病気が内耳まで進行する、蝸牛性耳硬化症になることがあります。この場合には内耳の聴力が悪化するので、めまいも伴い、耳鳴りがひどくなります。この場合には手術による聴力の快復度も悪くなります。
実はベートーベンもこの蝸牛性耳硬化症であったとも言われています。その根拠は、聴力が悪化した時に口に指揮棒を加え、これをピアノに押し当てて聴いていたという記載があったためです。これは耳小骨が悪い伝音難聴の場合に一致する特徴です。
日本人には比較的に少ないために、一般の耳鼻科医院の検査では「年齢変化のため」と間違えられることが多いのです。症状が当てはまる場合は、専門病院を受診すべきです。
- 多くの病院ではこの手術は耳の後ろを大きく切って行われますが、当院での手術は全例、耳の穴から行われるので傷はほとんどつきません。耳後法に比べて、耳内法は耳後ろの剃毛も不要、角度的にアブミ骨底を見やすい、傷の痛みやしびれも少ない、手術時間も短い、眼鏡の装用も早期から可能である、などの患者さんにとっての多くの利点があります。(ちなみに海外の名医はほとんど耳内法で行っています)要は医師が狭い視野での操作に慣れているか否かの問題です。麻酔を含まない手術時間は通常、45分〜1時間です。
- 鼓膜をはがして、このわずかな2〜3mmの隙間から器具による遠隔操作で行われます。固まったアブミ骨の底に直径0.8mmの穴をあけ,ここに長さ4mm、直径0.6mmの人工アブミ骨を入れます。手術は極めて細かく繊細で、経験を要求されます。当院では1年間に50例〜60例のアブミ骨の手術例があり、これまでに500例の蓄積実績があります。これは耳硬化症の少ないわが国としては最多の例数です。
- 多くの病院ではステンレス製ワイヤーピストンという人工材料を用いていますが、これは将来の高磁場MRI検査が受けられない可能性があります。当院では人工アブミ骨の材質は現在および将来ともにMRI検査可能な素材(テフロン、セラミック、チタンなど)を使用しています。この点は、重要ですので術前によく医師に確認されることをお薦めします。特にチタン製ピストンは軽量で強く、直径が0.4mmと細いため、顔面神経下垂例では開窓も小さく済み、また神経にもシャフトが触れないので聴力の改善にも有用です。
- また全身麻酔も通常は気管内挿管麻酔を採用していますが、この麻酔では手術後に喉の痛みや声枯れが少なからずあります。当院では最新式のラリンゲアルマスクという耳硬化症に最適の麻酔を用いており、手術後に喉の痛みや声枯れがほとんどありません。
- 海外では入院費用が高額な点からもっぱら日帰り手術で行われているために、よく簡単な手術と考えられがちですが、この手術こそ高度な技量が必要なファインな手術です。手術は一般的にめまいが出ることがあり、できるだけ入院治療をお勧めします。めまいがなければ短期間入院で帰宅可能です。日帰り手術を受けたものの、術後のめまいのために結局は自宅で何もせずに1週間寝ていたという話はよくネットでも書かれています。
- また、力仕事や息張る仕事(拭き掃除など)では内耳に開けた小穴からリンパ液が漏れて難聴やめまいが悪化する例がありますので、めまいが治まり、通勤可能になるまでは少なくとも1週間の安静は必要です。
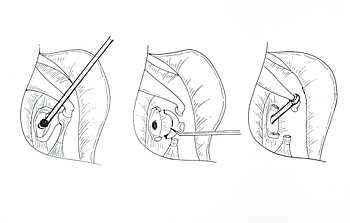
図/当院の小開窓アブミ骨手術の手順。
左/鼓膜を剥がして、その隙間からアブミ骨底に小開窓を行う。
中央/キヌタ・アブミ関節離断とアブミ骨上部構造摘出。
右/ピストンのリングをキヌタ骨に挿入、先端をアブミ骨底の穴に入れる。鼓膜を戻して、ガーゼを詰め、鼓膜が再び接着するのを1週間待ってガーゼを抜く。
メニエール病とは、内耳の中に内リンパ液が溜まり、水腫となって、めまい・難聴・耳鳴りを起こす病気です。軽症であればイソバイドという液体の内服やステロイドの鼓室内注射治療で改善できますが、何度も繰り返すめまいや進行する難聴はなかなか保存的治療ではコントロールできない場合があります。
内リンパ嚢減圧術あるいはシャント手術治療は内リンパ嚢を見つけ出してこれを切開し、溜まった内リンパ液を外に逃がす治療です。めまいの改善率は70〜80%、聴力の改善率は50%です。
当院の手術特徴は、綿密な術前CT検査で内リンパの位置を計測しておき、小さな骨の開窓手術で内視鏡を用いて内リンパ嚢を探し出し、切開し、ここにチューブを挿入する方法です。必要最小限の骨のピンポイント開窓手術(硬膜を出す範囲は約1cmの大きさです)で済むので、手術時間は短く、通常1時間半で終わります。術後、一時的にめまいが出ますが、改善すれば短期間で退院も可能です。
減圧術で終わるか、シャントまで行うかは専門家によって議論が分かれるところですが、切開とチューブ挿入は安全な追加操作で可能ですし、減圧術よりも聴力の改善率が高いので、当院ではシャント術を勧めます。
手術の利点は、大きなめまいの改善と、あの嫌な耳の閉塞感が改善することです。高度な難聴になっていなければ聴力の改善も期待できます。長期(5年)で見れば、シャント部が閉鎖して再発する場合が30%ありますが、通常、以前よりもめまいは軽度化します。同部の再手術で再び改善した症例も経験しています。
この手術は大変に狭い部位でのfineな手術なので、行う施設が少なくなっていますが、原理的にも大変に優れた手術法です。有名なロサンジェルスのHouse Ear InstituteのDr W. Houseも2006年の日本めまい平衡神経学会の講演でこれを推奨しておりました。
前庭神経切断術はめまいのコントロールでは優れていますが、脳外科による開頭手術が必要となる大きな手術です。また、内リンパ水腫は依然として残るので、聴力の低下を予防できないという問題点があります。当院では、まず、小さな手術で済む内リンパ嚢シャント手術を行い、再発するようなら内耳の化学的破壊治療、あるいは前庭神経切断術をお薦めするという二段構えでの治療方針です。


